กระเพาะปัสสาวะเป็นส่วนของร่างกายที่มีผนังหนาหลายชั้น พบว่าส่วนมากเซลล์มะเร็งเริ่มเกิดขึ้นที่เยื่อบุผนังชั้นใน และเมื่อโตขึ้นจนเป็นก้อนแล้ว ก้อนมะเร็งจะค่อย ๆ กินลึกออกไปสู่ผนังชั้นนอก
ผู้ป่วยมะเร็งกระเพาะปัสสาวะมักมาพบแพทย์ตั้งแต่ระยะเริ่มต้น โดยอาการที่นำมาได้แก่ ปัสสาวะเป็นเลือด ปัสสาวะบ่อย ปวดท้องน้อยเวลาที่ปัสสาวะ เป็นต้น
ปัจจัยเสี่ยงที่ทำให้เกิดมะเร็ง เช่น
- เพศชาย
- เชื้อชาติผิวขาว
- การสูบบุหรี่
- ประวัติครอบครัวที่มีมะเร็งกระเพาะปัสสาวะ
- ภาวะ Lynch Syndrome
- ประวัติเคยฉายแสงบริเวณกระเพาะปัสสาวะ
- การสัมผัสสารพิษในสิ่งแวดล้อม เช่น โลหะหนัก กลุ่มสารอะโรมาติกไฮโดรคาร์บอน เบนซีน และสารพิษจากสี
- ยาบางชนิด เช่น pioglitazone
- ภาวะอ้วนผิดปกติ
แนวทางการดูแลผู้ป่วยมะเร็งกระเพาะปัสสาวะจะแบ่งเป็น 3 แบบ (ขึ้นกับว่าตรวจพบเซลล์มะเร็งในผนังกระเพาะปัสสาวะชั้นใดบ้าง)
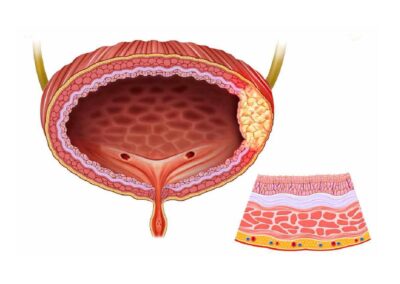
กลุ่มที่ 1 เซลล์มะเร็งยังอยู่ผนังชั้นในกระเพาะปัสสาวะ ไม่กินลึกถึงชั้นกล้ามเนื้อ (Non-Muscle Invasive Bladder Cancer: NMIBC T1) สามารถรักษาให้หายได้ด้วยการส่องกล้องตัดส่วนที่เป็นมะเร็งออกไป ผู้ป่วยบางกลุ่มอาจได้รับการรักษาเพิ่มเติมตามความเสี่ยงที่พบเช่น การให้ฉีด BCG เข้าไปร่วมกับการส่องกล้อง เน้นการดูแลที่ป้องกันไม่ให้เกิดการกลับเป็นซ้ำ
กลุ่มที่ 2 เซลล์มะเร็งกระจายออกไปสู่ชั้นกล้ามเนื้อของผนังกระเพาะปัสสาวะ (Muscle Invasive Bladder Cancer: MIBC)
กลุ่มนี้เป็นกลุ่มที่ต้องมีข้อมูลจากการตรวจที่มากที่สุดเพราะต้องประเมินว่า ระยะมะเร็งที่พบสามารถทำการรักษาด้วยการไม่ผ่าตัดกระเพาะปัสสาวะออก ได้หรือไม่ หรือผู้ป่วยมีความเสี่ยงจะเป็นระยะกระจายหรือไม่ ต้องได้เคมีบำบัดหรือไม่ ถ้าได้รับการรักษาที่เหมาะสมมีโอกาสที่โรคจะไม่กลับมาเป็นซ้ำ
กลุ่มที่ 3 เซลล์มะเร็งมีการกระจายออกนอกกระเพาะปัสสาวะไปยังส่วนอื่น ๆ ของร่างกาย เป้าหมายการรักษาเพื่อควบคุมโรคไม่ให้มีการกระจายเพิ่มมากขึ้น
การดูแลด้านการแพทย์บูรณาการ
- การแพทย์บูรณาการสนับสนุนให้ผู้ป่วยมะเร็งกระเพาะปัสสาวะเข้ารับการรักษาตามขั้นตอนของแพทย์แผนปัจจุบัน
- การรักษาบูรณาการสามารถให้การดูแลเพิ่มเติม ได้ดังนี้
- ลดความเสี่ยงของการกลับเป็นซ้ำของโรคมะเร็งกระเพาะปัสสาวะ ด้วยการปรับวิถีการดำเนินชีวิต การลดการอักเสบของร่างกายด้วยอาหาร การออกกำลังกายเพื่อเพิ่มความแข็งแรงของระบบภูมิคุ้มกัน
- ให้การดูแลในช่วงที่ได้รับการผ่าตัด การให้เคมีบำบัด หรือการฉายแสงในบางกรณี เพื่อให้คนไข้ยังแข็งแรง และสามารถรับการรักษาจากโรงพยาบาลได้อย่างเต็มที่ เช่นการให้คำแนะนำด้านสารอาหารที่จำเป็นต่อความสมบูรณ์ของร่างกาย การให้การรักษาทางกายภาพเพื่อลดผลข้างเคียงจากการรักษา การกระตุ้นการไหลเวียนของระบบน้ำเหลือง หรือการให้ความร้อนกับร่างกายในช่วงที่ได้รับเคมีบำบัด (Hyperthermia)
- สารสกัดจากพืชที่อาจมีประโยชน์ต่อผู้ป่วยมะเร็งกระเพาะปัสสาวะได้แก่ สารขมิ้นชัน (Curcumin) สารสกัดกลุ่มน้ำมันปลา Omega 3 Fish Oil พืชผักกลุ่มใบหยิก (Cabbage Family) เช่น บรอกโคลี กระหล่ำปลี มีสาร Sulforaphane สารสีส้ม (Carotene)จากพืช กลุ่มแครอท สารสกัดจากชาเขียว (EPIGALLOCATECHIN GALLATE :EGCG) หรือ การให้ Probiotics
- https://www.cancer.org/cancer/types/bladder-cancer/about/what-is-bladder-cancer.html
- https://www.nccn.org/professionals/physician_gls/pdf/bladder.pdf
- Rutz J, Janicova A, Woidacki K, Chun FK, Blaheta RA, Relja B. Curcumin-A Viable Agent for Better Bladder Cancer Treatment. Int J Mol Sci. 2020 May 26;21(11):3761. doi: 10.3390/ijms21113761. PMID: 32466578; PMCID: PMC7312715.
- Piwowarczyk L, Stawny M, Mlynarczyk DT, Muszalska-Kolos I, Goslinski T, Jelińska A. Role of Curcumin and (-)-Epigallocatechin-3-O-Gallate in Bladder Cancer Treatment: A Review. Cancers (Basel). 2020 Jul 5;12(7):1801. doi: 10.3390/cancers12071801. PMID: 32635637; PMCID: PMC7408736.
- Kennelley GE, Amaye-Obu T, Foster BA, Tang L, Paragh G, Huss WJ. Mechanistic review of sulforaphane as a chemoprotective agent in bladder cancer. Am J Clin Exp Urol. 2023 Apr 15;11(2):103-120. PMID: 37168941; PMCID: PMC10165231.